Co to jest insulinooporność? Objawy i sposoby leczenia
Insulinooporność jest stanem obniżonej wrażliwości tkanek na działanie insuliny, czyli hormonu odpowiedzialnego za metabolizm węglowodanów. W sposób szczególny narażone są na nią osoby z dużą ilością tłuszczu trzewnego, obciążone wywiadem rodzinnym w kierunku cukrzycy czy chorób tarczycy.

Spis treści
Insulinooporność to stan, który predysponuje do różnych chorób. Obniżona wrażliwość organizmu na insulinę wiąże się z ryzykiem rozwoju cukrzycy i schorzeń kardiologicznych. Sprawdź, w jaki sposób objawia się insulinooporność i jaką dietę powinno się stosować przy tej przypadłości.
Co to jest insulinooporność?
Insulina to hormon produkowany przez komórki trzustki odgrywający znaczącą rolę w wielu procesach metabolicznych, szczególnie w metabolizmie i regulacji poziomu cukrów (węglowodanów). Organizm potrzebuje insuliny, by przetransportować glukozę z krwiobiegu do narządów docelowych. Przy insulinooporności narządy przestają na nią reagować. W tym zaburzeniu metabolicznym następuje zmniejszenie ich wrażliwości na działanie insuliny, mimo że znajduje się ona w prawidłowym lub podwyższonym stężeniu. W efekcie komórki wytwarzające ją (komórki beta wysp trzustkowych) zmuszone są do produkowania jej większej ilości w celu regulowania poziom cukru we krwi. Należy pamiętać, że insulinooporność to nie choroba, a stan sugerujący zaburzenia metaboliczne dziejące się w organizmie. Jest to dla pacjenta sygnał do zmiany nawyków żywieniowych i redukcji masy ciała.
Co powoduje insulinooporność?
Insulinooporność obserwowana jest często u osób z nadmierną masą ciała, a dokładnie zbyt dużą ilością tkanki tłuszczowej trzewnej (tłuszczu znajdującego się wokół narządów wewnętrznych). Tłuszcz ten jest aktywny hormonalnie i produkuje związki inicjujące stan zapalny. W konsekwencji dochodzi do wzrostu stężenia białka CRP (ang. C-reactive protein), wskaźnika stanu zapalnego, co wiąże się ze wzrostem poziomu ciśnienia tętniczego, opornością tkanek na insulinę, dalszym przyrostem tkanki tłuszczowej i nasileniem insulinooporności.
Insulinooporność nierzadko współwystępuje z takimi jednostkami chorobowymi, jak zespół policystycznych jajników (tzw. PCOS), cukrzyca czy nadciśnienie tętnicze.
Zwiększone ryzyko insulinooporności wykazują osoby:
- prowadzące nieaktywny tryb życia;
- stosujące dietę bogatą w cukry proste, tłuszcze pochodzenia zwierzęcego, żywność o wysokim indeksie glikemicznym;
- z krewnymi pierwszego stopnia z cukrzycą;
- zażywające niektóre leki (np. olanzapina, progestagen, kwetiapina, tamoksyfen, niektóre leki przeciwwirusowe, risperidon).
Zagrożone są też kobiety, które przeszły cukrzycę ciążową – zaburzenie metabolizmu cukrów, które pierwszy raz pojawia się w ciąży i ustępuje wraz z jej zakończeniem.
Możliwe skutki insulinooporności
Insulinooporność to podstępne zaburzenie metaboliczne. Może rozwijać się bezobjawowo przez wiele lat. Objawami obniżonej wrażliwości tkanek na insulinę są:
- przewlekłe zmęczenie, obniżenie siły,
- nadmierna senność po posiłkach,
- częste uczucie głodu, napady wilczego głodu,
- obniżony nastrój, niepokój, drażliwość,
- spadek koncentracji, spowolnione myślenie,
- uczucie zimna nieadekwatne do temperatury panującej w otoczeniu,
- zaburzenia lipidowe – wzrost poziomu cholesterolu i trójglicerydów,
- mimo normalnej diety wzrost masy ciała (tkanki tłuszczowej), zwłaszcza w okolicach brzucha,
- rogowacenie ciemne – zaburzenie pigmentacji skóry w postaci ciemnych plam,
- zaburzenia miesiączkowania, trudności z zajściem w ciążę,
- zaburzenia pracy tarczycy.
Na skutek insulinooporności dochodzi do wzrostu stężenia glukozy we krwi. Organizm dąży do kompensowania tego stanu wzmożoną produkcją insuliny i rozwija się jej nadprodukcja przez trzustkę, tzw. hiperinsulinemia. Obniżona wrażliwość tkanek na insulinę prowadzi do stanu przedcukrzycowego, a z czasem może stać się przyczyną cukrzycy typu 2. Poza tym sprzyja przyrostowi masy ciała, zaburzeniom hormonalnym i schorzeniom układu krążenia, w tym m.in. miażdżycy.
Zobacz wideo: Jak prawidłowo zmierzyć poziom cukru?
Do jakiego lekarza należy się zgłosić?
W przypadku wystąpienia wyżej wymienionych objawów należy zgłosić się do lekarza pierwszego kontaktu – internisty lub lekarza rodzinnego. Lekarz przeprowadzi z pacjentem wywiad, wykluczy inne przyczyny dolegliwości i w razie wskazań skieruje na potrzebne badania krwi m.in. morfologię, poziom glukozy i insuliny we krwi, hormony tarczycy, doustny test obciążenia glukozą (tzw. test OGTT). Należy pamiętać, że powszechnie stosowane wskaźniki insulinooporności, np. indeks HOMA-IR (ang. Homeostatic Model Assesment – Insulin Resistance) nie powinny służyć do diagnostyki insulinooporności, ponieważ nie są dotychczas poznane dokładne normy i punkty odcięcia dla ich wartości. W razie wątpliwości diagnostycznych może być zalecona konsultacja diabetologa oraz dietetyka.
Insulinooporność – leczenie
Insulinooporność leczy się, zmniejszając produkcję insuliny w organizmie. W tym celu należy wyeliminować czynnik odpowiedzialny za wzmożony poziom tego hormonu. Zazwyczaj jest to nadmierna ilość tkanki tłuszczowej. W tym przypadku postępowanie terapeutyczne będzie się opierało na jej redukcji. Można tego dokonać, wprowadzając aktywność fizyczną (przynajmniej 30 minut dziennie) i odpowiednio zbilansowaną dietę. Warto zastosować również pozostałe zasady zdrowego stylu życia – zredukować stres, odpoczywać, wyeliminować używki. U niektórych pacjentów takie postępowanie wspomagane jest farmakologicznie pod nadzorem lekarza.
Rekomendowana dieta dla osób z insulinoopornością
Dieta to podstawa leczenia insulinooporności. Oto jej główne zasady:
- eliminacja cukrów prostych – zawartych w słodyczach, pszennym słodkim pieczywie;
- spożywanie produktów jak najmniej przetworzonych o niskim indeksie glikemicznym (im żywność bogatsza w błonnik pokarmowy, im mniej przetworzona, tym ma niższy indeks glikemiczny);
- posiłki powinny być jedzone regularnie, spokojnie, w mniejszych porcjach, ale częściej;
- wskazane są węglowodany złożone – zawarte m.in. w pełnoziarnistym pieczywie i grubych kaszach;
- podstawą każdego posiłku powinny być warzywa;
- z jadłospisu należy usunąć fruktozę, tłuszcze trans i syrop glukozowo-fruktozowy, ponieważ sprzyjają wzrostowi trójglicerydów i tkanki tłuszczowej trzewnej.
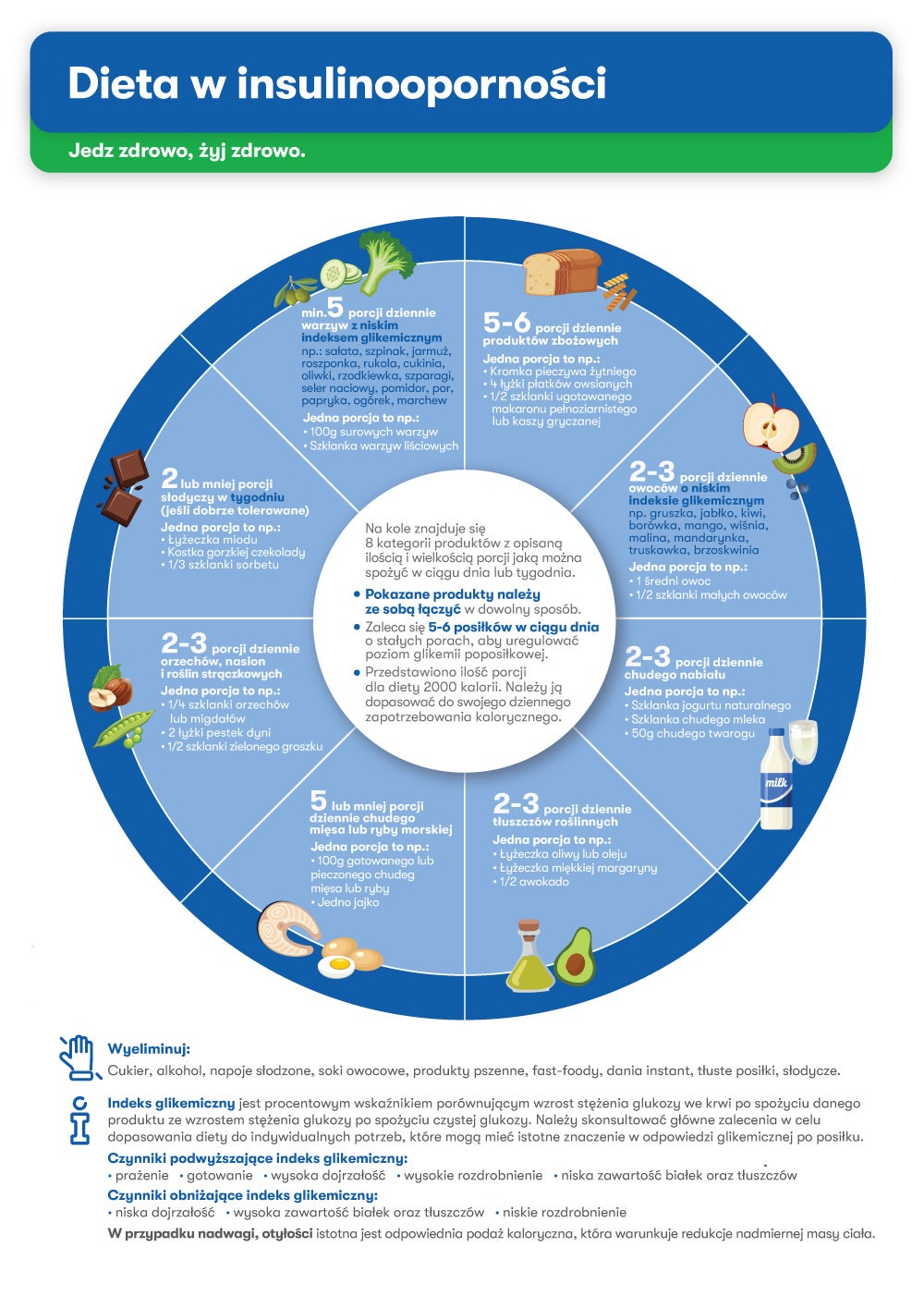
Przy insulinooporności powinno się wybierać m.in.: ryż brązowy i makaron razowy gotowany al dente, rośliny strączkowe (groch, fasolę, soję, soczewicę, ciecierzycę), pełnoziarniste i wielozbożowe pieczywo, surowe owoce (jagody, kiwi, morele, brzoskwinie), surowe lub gotowane na parze warzywa (cukinię, kalafior, marchew, brokuły), płatki śniadaniowe wielozbożowe, pęczak, kaszę gryczaną, jaglaną i owsianą ugotowaną al dente, zsiadłe mleko, kefir, jogurty naturalne, maślankę.
Po szczegółowe wytyczne i dokładny jadłospis chory powinien zgłosić się do dietetyka. Specjalista ten indywidualnie określi zapotrzebowanie energetyczne i najwłaściwszy sposób żywienia.












